¿Qué es la displasia de cadera?
La articulación de la cadera está formada por la cabeza femoral y el acetábulo, que es la cavidad que confiere apoyo y estabilidad a la cabeza femoral.
La displasia del desarrollo de la cadera (DDC) es una patología compleja que consiste en una serie de alteraciones anatómicas, tanto a nivel óseo como en las partes blandas (ligamentos, músculos, labrum, …), cuya característica más destacable es una cobertura acetabular insuficiente: bien porque el acetábulo es más pequeño de lo habitual o por tener una orientación anómala. Esto genera una distribución anormal de la carga en el cartílago articular, un desequilibrio muscular y mayor inestabilidad, lo cual puede ocasionar dolor y desgaste en la articulación a edades más tempranas. Cuando la cadera se ha terminado de desarrollar hablamos de “displasia residual” del adulto.
La displasia es el principal factor de riesgo de artrosis en pacientes jóvenes (el 50% en menores de 50 años), y responsable del 30% de las prótesis implantadas antes de los 40 años. Es más frecuente en las mujeres, aunque afecta también a los hombres, y frecuente en pacientes deportistas. A pesar de que existen varias teorías, su etiopatogenia continúa siendo desconocida, así como su verdadera prevalencia, ya que existen pacientes asintomáticos.
Síntomas de la displasia de cadera
Los pacientes con sintomatología, típicamente, presentan dolor inguinal relacionado con la actividad o al estar mucho tiempo de pie, a veces chasquidos o bloqueos; aunque, también, pueden presentar dolor lateral trocantérico, por fatiga de la musculatura glútea (habitualmente diagnosticados de forma errónea como “trocanteritis”), así como dolor glúteo o lumbar. Existen varios grados de displasia y, a pesar de su relevancia, cuando es de grado leve, es un problema frecuentemente infradiagnosticado.
Diagnóstico de la displasia de cadera
Para el diagnóstico de displasia, además de la clínica y la exploración física, únicamente necesitamos la radiología simple: una proyección anteroposterior de pelvis y proyecciones complementarias (axial de cadera, falso perfil de Lequesne, …). Posteriormente, se podrán pedir pruebas adicionales para evaluar mejor el grado de displasia, como es el TAC, o para evaluar el estado de la articulación y descartar desgaste, con la resonancia magnética, lo cual tiene una gran importancia a la hora de determinar el mejor tratamiento.
Tratamiento de la displasia de cadera
Tratamiento conservador
El tratamiento de inicio en los pacientes sintomáticos, habitualmente, es conservador: con ayuda de fisioterapia, un programa de ejercicios de fortalecimiento y potenciación muscular para compensar la inestabilidad, así como modificación en los hábitos deportivos e información sobre aquellos deportes que son más lesivos para las caderas, como los deportes de impacto (correr, fútbol, artes marciales, …). Ocasionalmente, podremos complementarlo con infiltraciones, para aliviar el dolor que les impide a estos pacientes hacer sus actividades.
Tratamiento quirúrgico
Cuando el tratamiento conservador no consigue aliviar la sintomatología, recurrimos a la cirugía. El tratamiento quirúrgico dependerá, fundamentalmente, de si existen ya o no cambios artrósicos en la articulación, del grado de displasia (según las mediciones hechas en la radiografía) y la sintomatología del paciente:
- Cuando ya existen cambios degenerativos (artrosis), la única posibilidad terapéutica curativa es la prótesis total de cadera, la cual, en líneas generales, aporta a los pacientes una recuperación precoz y una excelente calidad de vida.
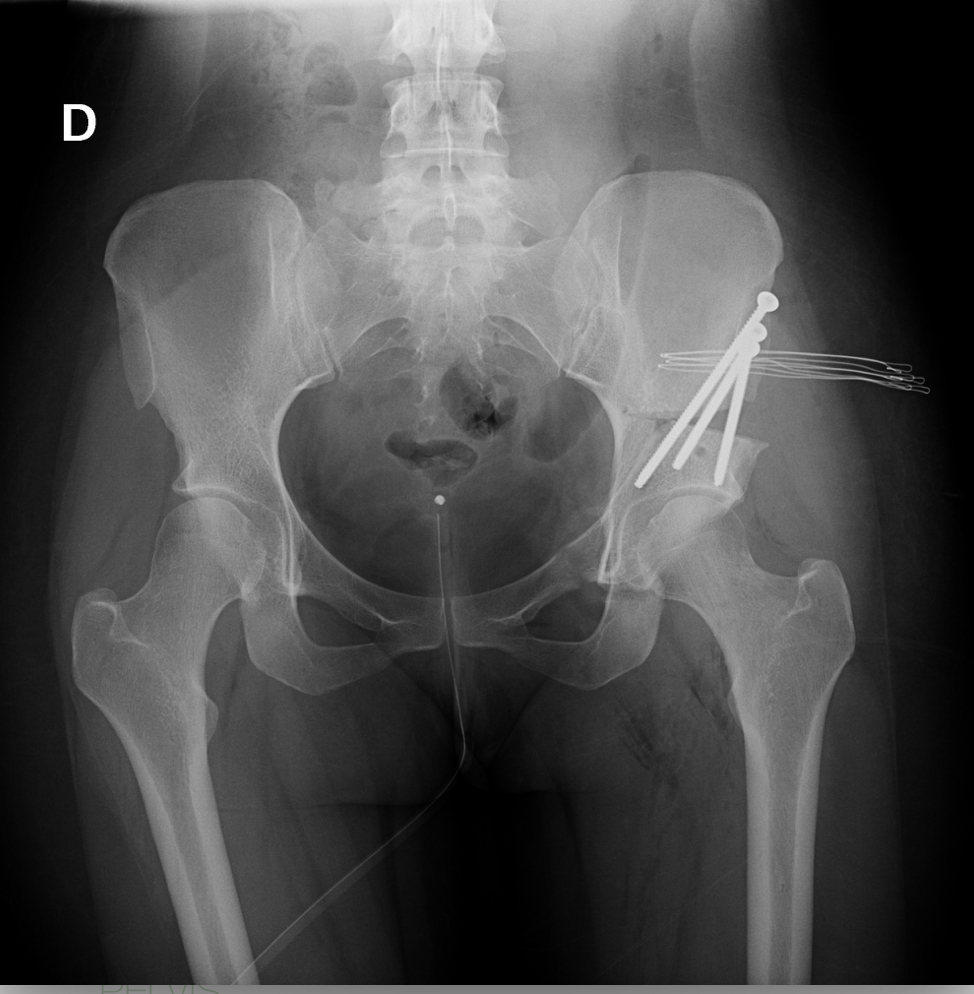
- Cuando todavía no hay cambios degenerativos, se puede optar por técnicas de preservación articular, cuyo objetivo fundamental es aliviar la sintomatología del paciente y evitar o retrasar la aparición de artrosis. De ellas, la técnica de elección en la displasia sintomática del adulto joven (< 45 años) es la osteotomía periacetabular, mediante la cual podemos reorientar el acetábulo en una posición más adecuada que confiera mayor cobertura a la cabeza femoral, mejorando así la estabilidad y la distribución de las cargas en la cadera. De manera complementaria, se puede realizar una artroscopia, que nos permite abordar la patología intra-articular (como pueden ser las roturas del labrum, las lesiones del cartílago localizadas, etc.). Aunque existen muchas variables a tener en cuenta y dependiendo el grado de displasia, en general, la artroscopia de cadera de manera aislada está contraindicada.
Radiografía de la displasia de cadera
La radiografía simple sigue siendo la prueba fundamental para diagnosticar la displasia de cadera. Gracias a ella se puede valorar:
- la cobertura de la cabeza femoral,
- la orientación del acetábulo,
- la presencia de signos de desgaste,
- y el grado de displasia.
Por eso búsquedas como:
- radiografía de displasia de cadera
- rx displasia de cadera
- radiografía displasia de cadera
encajan muy bien con esta sección.
Grados y formas de displasia
La displasia de cadera no siempre tiene la misma gravedad. Puede haber:
- displasia leve,
- displasia moderada,
- displasia severa,
- displasia residual del adulto,
- displasia acetabular,
- formas bilaterales.
En los casos leves, el diagnóstico puede retrasarse porque los síntomas son menos evidentes y el paciente mantiene una actividad aparentemente normal durante años.
Osteotomía periacetabular: cuándo se indica
La osteotomía periacetabular suele indicarse en:
- pacientes jóvenes,
- displasia sintomática,
- ausencia de artrosis avanzada,
- anatomía compatible con preservación articular.
Su objetivo es aliviar el dolor y retrasar o evitar la aparición de artrosis precoz.
¿Qué pasa si no se trata la displasia de cadera?
Cuando la displasia de cadera sintomática no se trata adecuadamente, puede evolucionar hacia:
- dolor progresivo,
- mayor inestabilidad,
- deterioro del labrum y del cartílago,
- limitación funcional,
- artrosis precoz,
- necesidad de cirugía más agresiva en edades tempranas.
¿Cuándo acudir al especialista?
Es recomendable consultar con un especialista si aparece:
- dolor inguinal persistente,
- dolor de cadera con actividad o al estar de pie,
- chasquidos o bloqueos,
- dolor lateral de cadera mal explicado,
- dolor lumbar o glúteo asociado,
- limitación funcional en pacientes jóvenes.
El diagnóstico precoz es especialmente importante en adultos jóvenes para valorar opciones de preservación articular.